Índice de este artículo
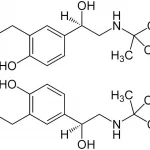
A nivel farmacológico la adrenalina también se conoce por su nombre genérico de epinefrina, actúa sobre receptores adrenérgicos (α1, β1 y β2), debido a esto también son llamados agonistas adrenérgicos, con una acción semejante a la producida por la hormona de las glándulas suprarrenales.
Fármacos de acción rápida, como la epinefrina, son medicamentos indispensables en centros de atención médica, sobre todo en salas críticas como las salas de emergencia y de cuidados intensivos, donde la aplicación de una dosis puede salvar la vida de un paciente. A continuación conoceremos con detalle todo lo relacionado con este medicamento.
¿Qué es la adrenalina?
Como medicamento, la adrenalina es una sustancia de aspecto incolora/amarillenta, se clasifica dentro de los fármacos llamados aminas simpaticomiméticos. Tiene la capacidad de inducir varias repuestas fisiológicas importantes (posee actividad cronotrópica e inotrópica positiva) al unirse a los receptores adrenérgicos de las células que conforman el cuerpo humano.
La adrenalina es un fármaco potente, que debe administrarse siempre bajo supervisión médica y así evitar efectos secundarios e incluso la muerte.
¿Para qué sirve la adrenalina?
Una inquietud frecuente ante cualquier medicamento es ¿para qué sirve? y en el caso de la adrenalina no es la excepción, este fármaco es de mucha utilidad en centros médicos, en las salas de emergencias y cuidados intensivos, ya que por su rápido efecto resulta vital para tratar diversos problemas.
Actividad cronotrópica positiva: la actividad cronotrópica hace referencia a la frecuencia o ritmo del corazón, en este caso la epinefrina provoca un efecto positivo, es decir, la frecuencia cardíaca aumenta.
Actividad inotrópica positiva: en este caso se refiere a la fuerza de las contracciones del corazón, donde la epinefrina actúa igual que en el caso anterior, aumentando la fuerza de las contracciones y por ende aumenta el fluido sanguíneo con cada latido.
Usos frecuentes
Paro cardíaco: la adrenalina forma parte de los fármacos recomendados por el International Liasion Committe On Resuscitation (ILCOR) para revertir los eventos inesperados como paros cardíacos y corregir las arritmias.
Anafilaxia: en caso de que ocurra intoxicación o alergias por diversos motivos (picadura de insectos, intoxicación alimentaria, contacto con alérgenos) la epinefrina es un fármaco de primera elección por sus efectos dilatadores.
Broncodilatador: efecto de expansión sobre los bronquios que puede ser usado en casos de pacientes con asma y para evitar shock anafiláctico.
En anestésicos: este medicamento se puede combinar con anestésicos de tipo local, entre ellos la lidocaína, el efecto que produce es aumentar la durabilidad, así como elevar y potenciar el efecto del mismo.
Mecanismo de acción
La adrenalina ejerce su efecto sobre todas células del organismo que posean los receptores adrenérgicos (α1, α2, β1, β2, y β3). La epinefrina al entrar en el torrente sanguíneo y repartirse por los tejidos, se une a dichos receptores de manera no selectiva, provocando diversas acciones que dependerán del tipo de tejido donde se ubiquen, como las siguientes:
Unión al receptor α1: la acción que provoca la unión entre la epinefrina y el receptor α1 es vasoconstricción del músculo liso, entre ellos tejidos de los bronquiolos y del sistema gastrointestinal, de igual manera aumenta la resistencia vascular periférica.
Unión al receptor β1: la acción principal se produce sobre el sistema cardíaco, esta unión permite la actividad cronotrópica e inotrópica positiva.
Unión al receptor β2: tiene un efecto de dilatación del músculo liso, incluye dilatación gastrointestinal y a nivel de bronquios, además que constituye un estimulante de la secreción de insulina.
Vías de administración de la epinefrina
Las vías de administración es otra interrogante que a menudo suele traer dudas por lo que en nuestro caso describiremos ¿cómo se utiliza la adrenalina?
Este fármaco viene listo para ser aplicado de varias maneras, las vías más comunes son la intradérmica, intramuscular, intravenosa y con menos frecuencia se utiliza la vía intracardiaca, por ser la que conlleva procedimientos más complicados.
Las vías subcutáneas e intramusculares son las más utilizadas, realizan un efecto rápido sobre el paciente y no presentan mayores complicaciones. Generalmente, la inyección de epinefrina intramuscular es efectuada en la región anterolateral del muslo.
La dosis a suministrar no es uniforme en todos los casos, ya que varía dependiendo del cuadro que presente cada paciente; de forma general, para las personas adultas puede colocarse de 0,3 a 0,5 mg, dosis que puede ser repetida a los 5 minutos de ser necesarios.
Es estrictamente necesario que la inyección intravenosa sea aplicada en un centro de salud, ya que la dosis debe diluirse correctamente, además que el paciente tiene que recibir monitoreo constante por si ocurren eventos adversos.
Dispositivos autoinyectables: otra presentación que se utiliza son los dispositivos autoinyectables, dichos dispositivos son viales precargados con epinefrina y se utilizan para colocar directamente el muslo. Estos dispositivos autoinyectan el medicamento en dosis de 0,15 a 0,3 mg por lo que son esenciales para aquellos pacientes que son propensos a sufrir shock anafilácticos.
Efectos secundarios
Como todos los medicamentos, su empleo puede generar efectos secundarios desagradables durante su aplicación. La adrenalina, al ser un fármaco de acción rápida, se debe tener un monitoreo durante su aplicación para minimizar o corregir, en caso de ser necesario.
Entre los efectos secundarios comunes por la aplicación de epinefrina están los cardiovasculares y los del sistema nervioso. Entre los cardiovasculares tenemos: subidas pequeñas de la presión arterial, taquicardia, palidez y palpitaciones. Mientras que la ansiedad, dolor de cabeza, sudoración, fatigas, vómitos, miedo, mareos, dificultad para respirar y algunos temblores se encuentran entre los nerviosos.
A pesar de esto, estos efectos no suelen ser graves y pueden eliminarse con reposo y un estado relajado del paciente.
Referencias
- Londoño, J.; Raigosa, M.; Vásquez, M.; Sánchez, J. (2018).
- Magaldi, L.; Alvis, J.; Corres, D. (2004).
- Morales-Cané, I.; Valverde-León, M.; Rodríguez-Borrego, M. (2016).
- Mugaburre, B,; González, S. (2010).


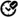






Deja una respuesta